Jordi Cano Ochando
Jefe del Laboratorio de Inmunología
Instituto Carlos III de Majadahonda (Madrid)
Marco Filice
Investigador Principal en Departamento de Epidemiología, Aterotrombosis e Imagen (EAI)
Centro Nacional de Investigación
La Plataforma Tecnológica Europea de Nanomedicina (ETPN) define la “nanomedicina” como: “La aplicación de la nanotecnología para lograr grandes avances en la atención sanitaria y que aprovecha las propiedades físicas, químicas y biológicas mejoradas y a menudo novedosas de los materiales a escala nanométrica”. En otros términos, la nanomedicina es un campo altamente interdisciplinario, donde la nanociencia, la nanoingeniería y la nanotecnología interactúan con las Ciencias de la Vida para impulsar los avances de las Ciencias Médicas. Según esta definición, los nanofármacos se pueden considerar como herramientas a escala manométrica (por ejemplo, de 1-100 nm) cuyas propiedades intrínsecas pueden ser explotadas para generar nuevos efectos terapéuticos y mejorar los diagnósticos.
Los nanofármacos presentan las siguientes ventajas frente a las terapias convencionales:
1. Los principios activos de diferente naturaleza (lipófilos o hidrófilos) pueden encapsularse en cualquier tipo de nanosistema, permitiendo así dosis más elevadas en comparación con las que se aplican en las terapias tradicionales debido a problemas de solubilidad;
2. Protegen los principios activos encapsulados de endonucleasas o anticuerpos que inhiben la eficacia del fármaco;
3. Modifican la farmacocinética de los principios activos, permitiendo una liberación activa controlada, lo que resulta ventajoso para reducir la frecuencia de la dosis y prolongar la actividad terapéutica;
4. Pueden dirigirse activamente al órgano o célula diana, permitiendo así un efecto terapéutico local y reduciendo los efectos secundarios;
5. Pueden generarse diferentes fármacos terapéuticos en un único nanovector (multiterapia);
6. Ofrecen la posibilidad de fusionar el comportamiento terapéutico con el diagnóstico en una única entidad, lo que da lugar a un nanosistema teranóstico.
Esta última evolución de la nanomedicina está adquiriendo una gran relevancia, ya que encaja directamente en el concepto de medicina personalizada.
La medicina personalizada es una estrategia sanitaria de reciente desarrollo que tiene como objetivo el diagnóstico y desarrollo de tratamientos específicos para cada paciente/grupo con características comunes (cohorte), teniendo en cuenta los factores genéticos, fenotípicos y ambientales que podrían influir en el resultado (eficacia y seguridad) de la terapia.
En la definición más simple, la medicina personalizada consiste en administrar “el medicamento adecuado al paciente adecuado en el momento adecuado”.
Por lo tanto, gracias a la aplicación simultánea de la imagen molecular multimodal con la terapia molecular, la teranosis encuentra aplicaciones concretas en muchos aspectos del tratamiento personalizado, como la detección temprana de la enfermedad, la estratificación de la enfermedad, la selección de la terapia, la planificación del tratamiento, el reconocimiento de los efectos adversos en las primeras etapas del tratamiento y la planificación de las terapias de seguimiento. Debido a todas las ventajas de los nanomateriales enumerados previamente, la nanomedicina ha encontrado en la teranosis un campo de aplicación muy prolífico.
Analizando áreas temáticas concretas, resulta prioritario invertir recursos en la búsqueda de nuevas terapias para combatir el cáncer. En esta dirección, la nanotecnología representa una herramienta muy poderosa y actualmente hay más de 300 nanomedicinas en desarrollo para ser usadas como agentes anticancerígenos y más de 20 nanofármacos ya aprobados por la FDA.
Además del tratamiento frente al cáncer, la investigación de nanomedicinas también es relevante en el campo de las enfermedades neurodegenerativas. Estas enfermedades se producen en el sistema nervioso central, que está protegido por la barrera hematoencefálica, por lo que las nanomedicinas están diseñadas para atravesarlo y permiten el acceso a los órganos diana.
Las enfermedades metabólicas también constituyen un grupo importante donde la nanomedicina ha encontrado un gran desarrollo. Entre ellas, la diabetes es una de las más frecuentes y nanopartículas poliméricas Smart Insulin L-490 (Merck) detectan el nivel de glucosa del paciente y responden a este estímulo liberando insulina.
Las nanomedicinas también se aplica al tratamiento de enfermedades raras. Un ejemplo es el fármaco Lysodase (Enzon Pharmaceutical), un nanoconjugado de poli-(etilenglicol) (PEG)-glucocerebrosidasa que se utiliza para la sustitución crónica de enzimas en pacientes con enfermedad de Gaucher.
Usando un modelo experimental de trasplante de órganos en ratón, el laboratorio del Dr. Cano Ochando ha identificado la inmunidad entrenada como una nueva diana terapéutica relacionada con el rechazo del trasplante. La inmunidad entrenada hace referencia a la capacidad de las células inmunes innatas de actuar con cierta memoria inmunológica. Bajo ciertos estímulos que se producen durante el trasplante de órganos, la inmunidad entrenada induce la activación del sistema inmune adaptativo y el rechazo del trasplante. Para prevenir la inmunidad entrenada, el laboratorio del Dr. Cano Ochando ha usado una nueva terapia inmunológica mediante nanopartículas (partículas de un tamaño menor de 100 nanómetros). Estas nanopartículas están hechas mediante lipoproteínas obtenidas de la sangre (HDL) y han sido diseñadas para introducir en ellas un inhibidor de la proteína mTOR (mammalian Target Of Rapamycin) que bloquea la inmunidad entrenada.
Las partículas nanoscópicas resultantes son capaces de prevenir la activación de macrófagos entrenados y prevenir el rechazo de órganos trasplantados.
Así pues, esta novedosa nanoinmunoterapia permite la regulación de la respuesta inmune mediante el control de la activación de los macrófagos. Mientras que las nanopartículas de HDL han sido utilizadas en ensayos clínicos por otros grupos de investigación, nuestros datos de biodistribución y toxicidad en primates no humanos demuestran que las nanopartículas de HDL no tienen efectos negativos sobre enzimas del hígado que son utilizadas como biomarcadores de toxicidad (figura adjunta).
Los hallazgos del laboratorio del Dr. Cano Ochando suponen una nueva estrategia para el desarrollo de nuevos tratamientos clínicos, eliminando el uso de fármacos inmunosupresivos para mejorar la supervivencia a largo plazo del órgano trasplantado. Además, la prevención de la inmunidad entrenada es un enfoque terapéutico novedoso que puede ser aplicado para tratar trastornos autoinmunes, afecciones inflamatorias crónicas y alergias.
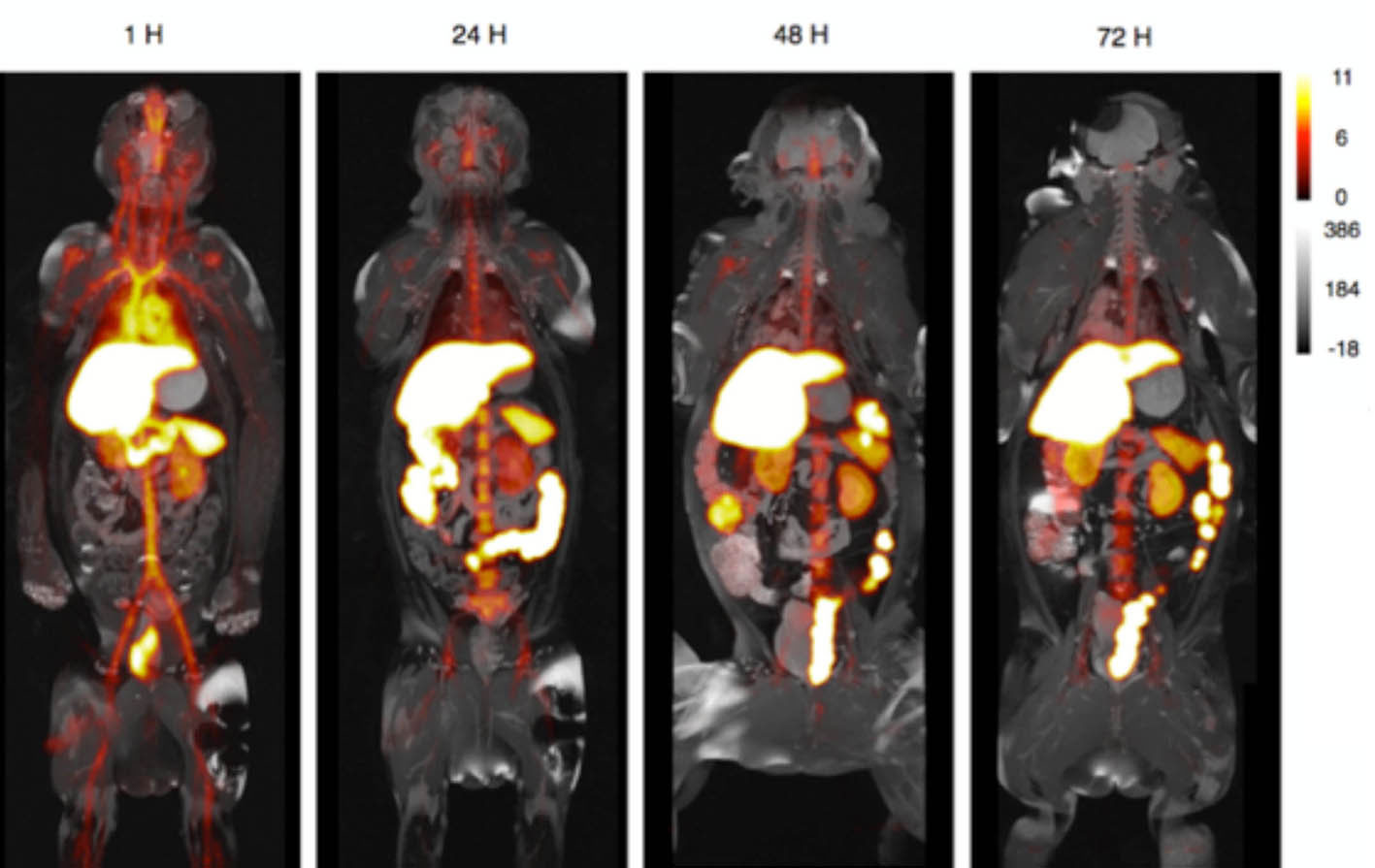
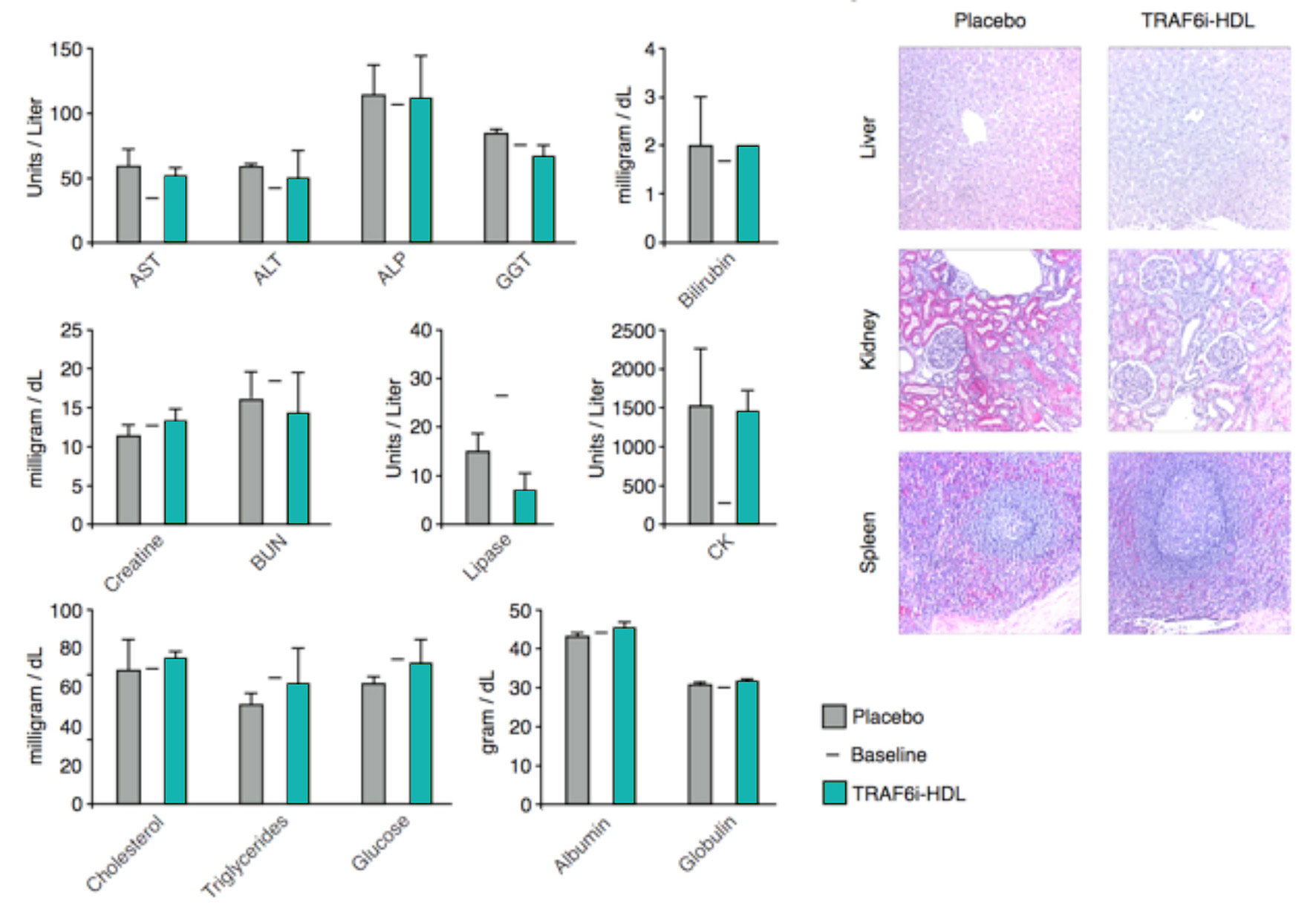
Referencia de las Figuras: Lameijer M, Biomed Eng. 2018 Aug; 2(8):623. PMID: 30936448.
Así pues, la nanotecnología favorece el desarrollo de nuevos tratamientos específicos y permite el diseño de terapias más eficaces, reduciendo los efectos secundarios de fármacos actualmente en la clínica. Además, la nanomedicina ofrece soluciones innovadoras en el ámbito del diagnóstico y seguimiento de la enfermedad y permitirá afrontar los retos de la medicina personalizada desarrollando nuevos biomarcadores que mejoren la salud y el bienestar de nuestros pacientes.